本文深入探讨了血糖值最新标准,从标准的历史沿革、具体内容、不同人群的差异、监测方法以及潜在的风险和挑战等方面进行了全面的解读。文章指出,新的血糖标准更加强调个体化治疗,但同时也需要注意低血糖的风险,并呼吁加强公众健康教育,提高对血糖管理的认识。了解空腹血糖标准和糖化血红蛋白标准对于有效管理血糖至关重要。
血糖值标准的历史沿革与现状
血糖值标准并非一成不变,而是随着医学技术的进步和对糖尿病认识的加深而不断调整。早期的血糖标准较为粗略,主要依靠症状和简单的血糖检测方法来判断。
随着技术的进步,特别是血糖检测技术的提高,以及对糖尿病并发症研究的深入,血糖标准也越来越精细化和规范化。目前,我国采用的血糖标准主要参考国际糖尿病联盟(IDF)和美国糖尿病学会(ADA)的指南,并结合我国国情进行调整。
例如,早期的标准可能只关注空腹血糖值,而现在的标准则更加重视餐后血糖和糖化血红蛋白(HbA1c)的检测,更加全面地评估血糖控制情况。这体现了对血糖管理认识的深化,也对预防和控制糖尿病并发症具有重要意义。
根据公开资料显示,当前的标准更加强调个体化治疗,考虑患者的年龄、病史、并发症等因素,制定更精准的血糖控制目标。这使得血糖管理更加科学、规范,也提高了治疗效果。
值得注意的是,不同年龄段、不同健康状况的人群,其血糖标准也会略有不同,需要医生根据具体情况进行判断。
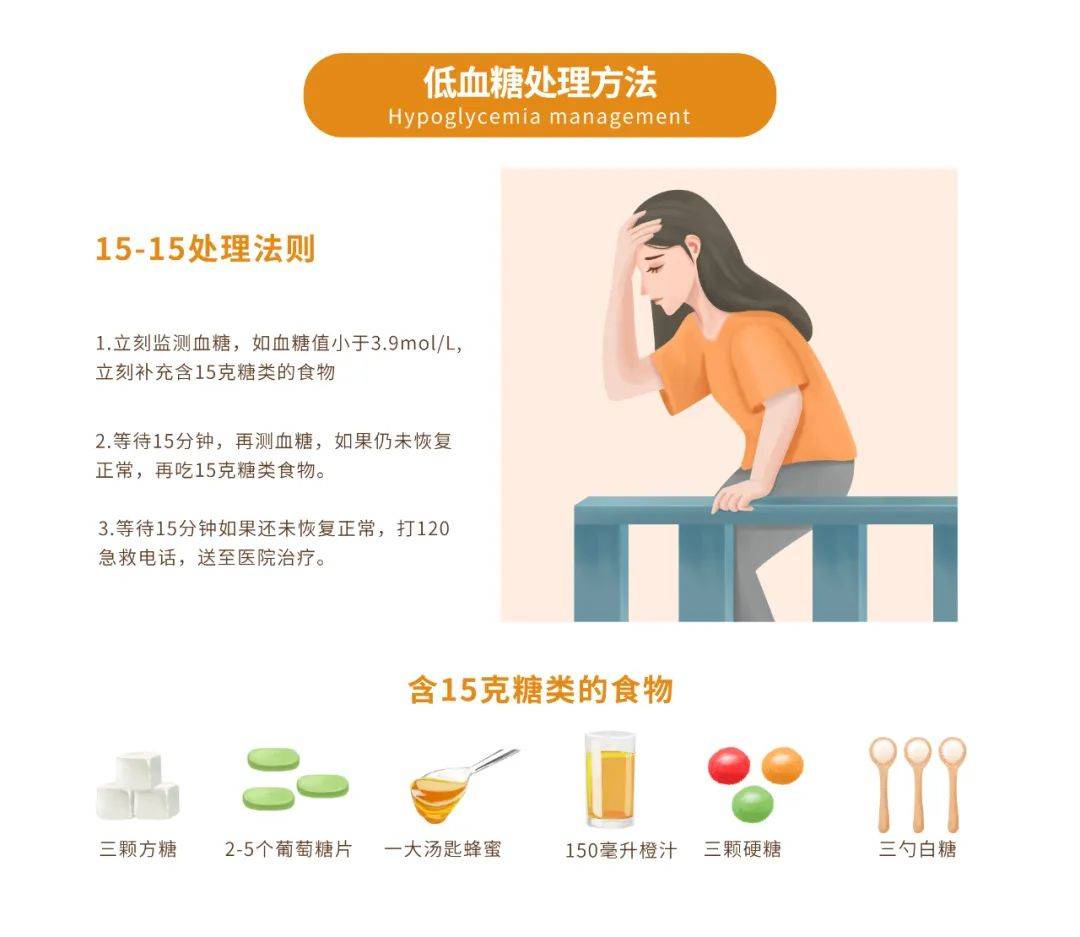
血糖值最新标准的具体内容与解读
当前的血糖值标准主要包含以下几个方面:空腹血糖、餐后血糖和糖化血红蛋白(HbA1c)。
空腹血糖是指禁食8-12小时后的血糖值,是评价血糖控制水平的重要指标之一。根据最新标准,空腹血糖值低于5.6mmol/L为正常;5.6-6.9mmol/L为糖耐量受损(IGT);大于等于7.0mmol/L则提示已患有糖尿病。
餐后血糖是指进食后特定时间点的血糖值,例如餐后2小时血糖。餐后血糖值过高,同样会增加患糖尿病和并发症的风险。
糖化血红蛋白(HbA1c)是反映过去2-3个月平均血糖水平的指标,它能更全面地反映血糖控制情况。根据最新标准,HbA1c<5.7%为正常;5.7%-6.4%为糖耐量受损(IGT);大于等于6.5%则提示已患有糖尿病。
需要注意的是,这些数值只是一个参考范围,具体诊断还需要结合患者的临床症状、体格检查和其他辅助检查结果综合判断。
不同人群的血糖值标准差异与个体化治疗
- 老年人的血糖控制目标可能相对宽松,以避免低血糖的发生。
- 妊娠期糖尿病的血糖控制目标则更为严格,以保障母婴安全。
- 患有慢性肾脏病的糖尿病患者,血糖控制目标也需根据肾功能情况进行调整。
- 不同类型的糖尿病,例如1型糖尿病和2型糖尿病,其血糖控制目标也可能有所不同。
- 存在心脑血管疾病等并发症的糖尿病患者,需要更加严格的血糖控制,以降低心脑血管事件的风险。
血糖监测方法的改进与发展趋势
血糖监测技术一直在不断发展,从早期的血糖试纸到现在的血糖仪、连续血糖监测系统(CGMS),监测方法越来越方便、快捷和精确。
血糖仪的使用越来越普及,使得人们可以随时随地进行血糖监测,有助于更好地控制血糖。
连续血糖监测系统(CGMS)则可以实时监测血糖变化,为医生和患者提供更全面、更及时的血糖信息,辅助制定更精准的治疗方案。
未来,血糖监测技术可能朝着更加便捷、无创、精准的方向发展,例如非侵入式血糖监测技术的研究和应用,将为糖尿病患者带来更多便利。
此外,人工智能等技术也可能应用于血糖管理,帮助医生预测血糖波动,个体化制定治疗方案,从而提高血糖控制水平和生活质量。
血糖值最新标准的潜在风险与挑战
虽然血糖值最新标准的制定提高了糖尿病的诊断率和治疗水平,但也存在一些潜在风险和挑战。
首先,过分追求严格的血糖控制目标,可能会增加低血糖的发生风险,对患者的健康和生活质量造成不利影响。
其次,血糖标准的调整也可能给医疗机构带来一定的压力,例如需要更新诊断设备、培训医护人员等。
此外,一些地区由于医疗资源不足,可能无法及时开展规范的血糖检测和治疗,影响标准的有效实施。
最后,如何更好地向大众普及血糖值最新标准的相关知识,提高公众的健康意识,也是一项重要的挑战。







 鄂ICP备15020274号-1
鄂ICP备15020274号-1